Helmtherapie / Kraniosynostosen-Chirurgie
Schädeldeformitäten bei Säuglingen
Asymmetrien des kindlichen Schädels rufen bei vielen Eltern Besorgnis hervor und führen nicht selten zu einem regelrechten „Doctor-hopping“ auf der Suche nach einer greifbaren Diagnose und entsprechender Therapie.
Schädeldeformitäten des frühen Säuglingsalters treten in den ersten zwölf Lebensmonaten auf und können grundsätzlich durch zwei zugrunde liegende Mechanismen hervorgerufen werden:
Schädeldeformitäten durch Schädelnahtsynostosen
Die frühzeitige Verknöcherung von Schädelnähten stellt die gefährlichere, jedoch zum Glück auch die deutlich seltenere der beiden Mechanismen dar. In diesem Fall sprechen Mediziner von einer prämaturen Kraniosynostose. Wichtig für das insbesondere im ersten Lebensjahr wachsende und reifende Gehirn ist das Schädelnahtsystem, welches aus der Stirnnaht (Sutura metopica), der Pfeilnaht (Sutura Sagittalis), der paarigen Kranznaht (Sutura coronalis) und der paarigen Lambdanaht (Sutura Lambdoidea) besteht
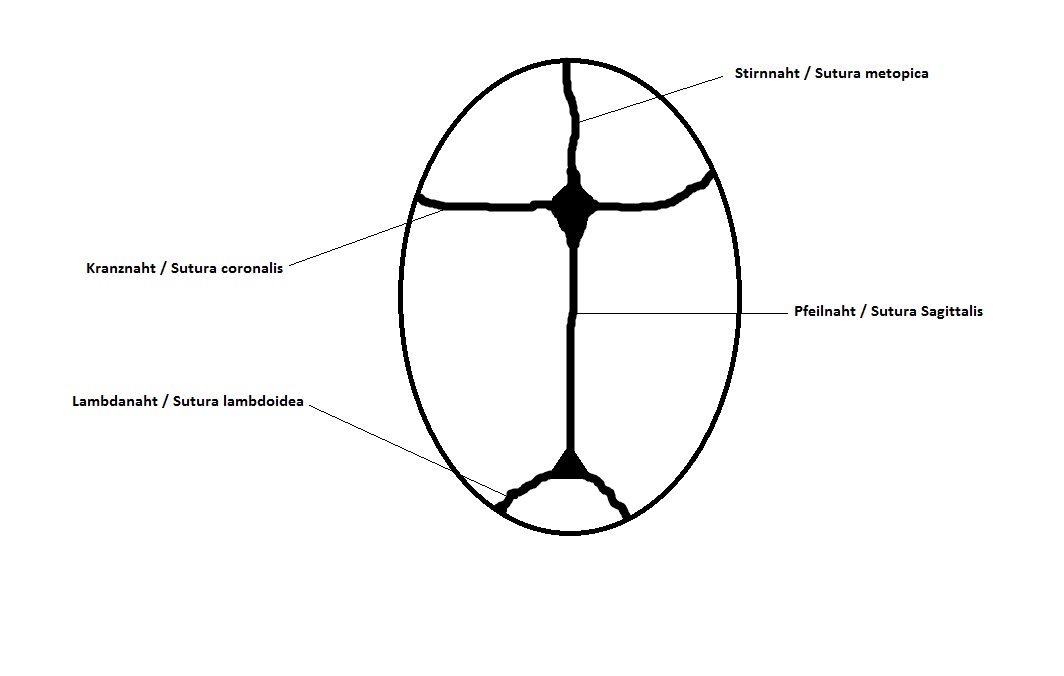
Schädelansicht von oben, das Suturensystem des kindlichen Schädels
Wenn sich eine oder mehrere der hier bezeichneten Schädelnähte frühzeitig (d.h. schon vor- oder kurz nach der Geburt), kommt es zu einer typischen Deformierung des kindlichen Schädels.
Die häufigste Kraniosynostose ist durch den Verschluss der Pfeilnaht (Sagittalnahtsynostose) hervorgerufen. Sie führt zum so genannten Kahnschädel und wird mit einer Häufigkeit von etwa 1:5000 sehr viel häufiger bei männlichen als bei weiblichen Säuglingen beobachtet.

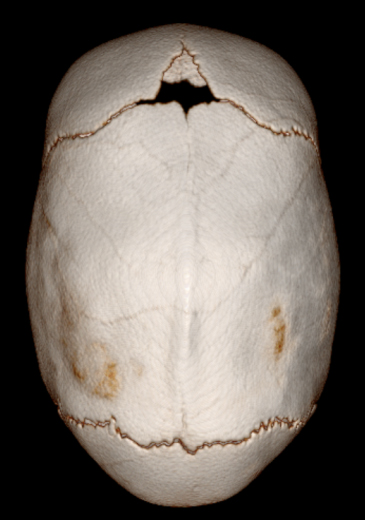
Klinisches Bild einer Sagittalnahtsynostose, 3D-Computertomographie
Die Verknöcherung einer Koronarnaht oder –sehr viel seltener der Hinterhauptsnaht (Lambdanaht)- führt zum so genannten vorderen oder hinteren Schiefkopf (Plagiocephalus).
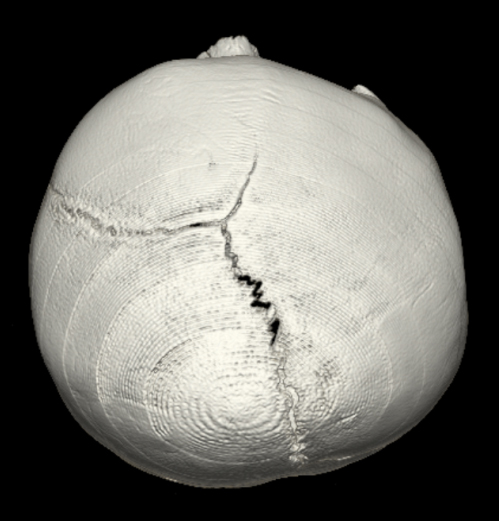
Klinisches Bild einer Koronarnahtsynostose, 3D-Computertomographie
Bei frühzeitiger Verknöcherung der Stirnnaht (S. Metopica) entsteht das klinische Bild des Kielschädels.

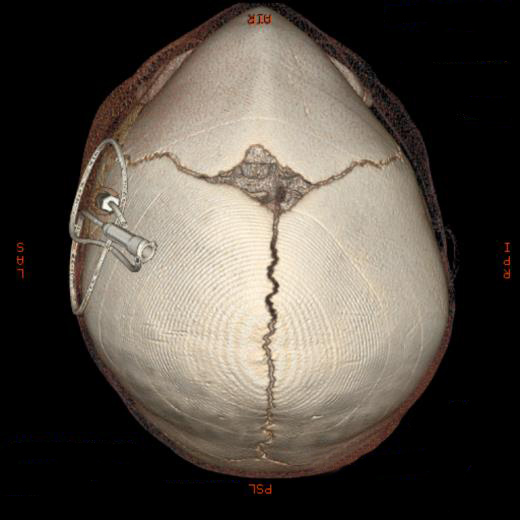
Klinisches Bild des Kielschädels, 3D-Computertomographie
Zusätzlich können kombinierte Schädelnahtverknöcherungen entstehen, die häufig Teil komplizierter syndromaler Erkrankungen sind. Hierzu können der Morbus Apert, der Morbus Crouzon, das Saethre-Chozen-Syndrom, das Muenke-Syndrom, das Pfeiffer- oder das Capenter-Syndrom. Diese Erkrankungen sind nicht selten genetisch bedingt und sollten zusammen mit dem Institut für Humangenetik abgeklärt werden.
Die Schädelnahtsynostosen erfordern eine enge interdisziplinäre Zusammenarbeit verschiedener Fachdisziplinien wie unter anderen der Neurochirurgie und der Neuropädiatrie. Sie müssen häufig die operative Korrektur nach sich ziehen, um Einschränkungen des kindlichen Hirnwachstums, aber auch Störungen des Wachstums der Augenhöhlen und deren Inhalt zu vermeiden. An der Gießener Uniklinik werden seit vielen Jahrzehnten Kinder mit prämaturen Kraniosynostosen behandelt und betreut, der chirurgische Erfahrungsschatz auf dem Gebiet der kraniofazialen Chirurgie ist in Gießen sehr groß.
Die interdisziplinäre kraniofaziale Sprechstunde findet jeden zweiten Mittwoch in den Räumen der Mund-, Kiefer- und Gesichtschirurgischen Poliklinik statt.
Nicht-synostotisch bedingte Schädeldeformitäten
Viel häufiger als Schädelnahtsynostosen ist die Diagnose einer nicht-synostotischen Schädeldeformität zu stellen.
Hierbei wird durch muskuläre Imbalancen und durch bevorzugte Rückenlagerung des Kindes –insbesondere auf ärztliche Empfehlung- das im ersten Lebensjahr sehr große kindliche Kopfwachstum in eine abnorme Richtung gelenkt und es resultieren teilweise bizzare Kopfformen.
Diese Art der Schädeldeformitäten muss in der Regel nicht chirurgisch therapiert werden.
Die „lagerungsbedingten Schädeldeformitäten“ bringen jedoch eine nicht unerhebliche ästhetische Benachteiligung der Kinder mit sich und die psychosoziale Relevanz einer derartigen Stigmatisierung darf auf gar keinen Fall außer Acht gelassen werden.
Es gibt Vermutungen, dass solche Deformitäten, die häufig mit einer Verschiebung der Ohren (aufgrund einer Schädelbasisasymmetrie) einhergehen, zu fehlerhafter Verzahnung (Dysgnathie) und demzufolge eventuell zu einer frühzeitigen Kiefergelenksarthose führen könnten. Auch ist nicht klar, ob eventuell langfristig Probleme im Bereich des Halteapparates (Halswirbelsäule) resultieren können. Dies ist jedoch bislang nicht anhand von Studien erwiesen.
Die Gießener Arbeitsgruppe beschäftigt sich in einer international hoch anerkannten Vorreiterposition mit der wissenschaftlichen Auswertung kindlicher Schädeldeformitäten. Die in Gießen etablierten Klassifikationsmodelle erreichen zunehmend Anerkennung und werden an nationalen und internationalen kraniofazialen Zentren angewandt.
Wir unterteilen die lagebedingten Schädeldeformitäten in drei Gruppen:
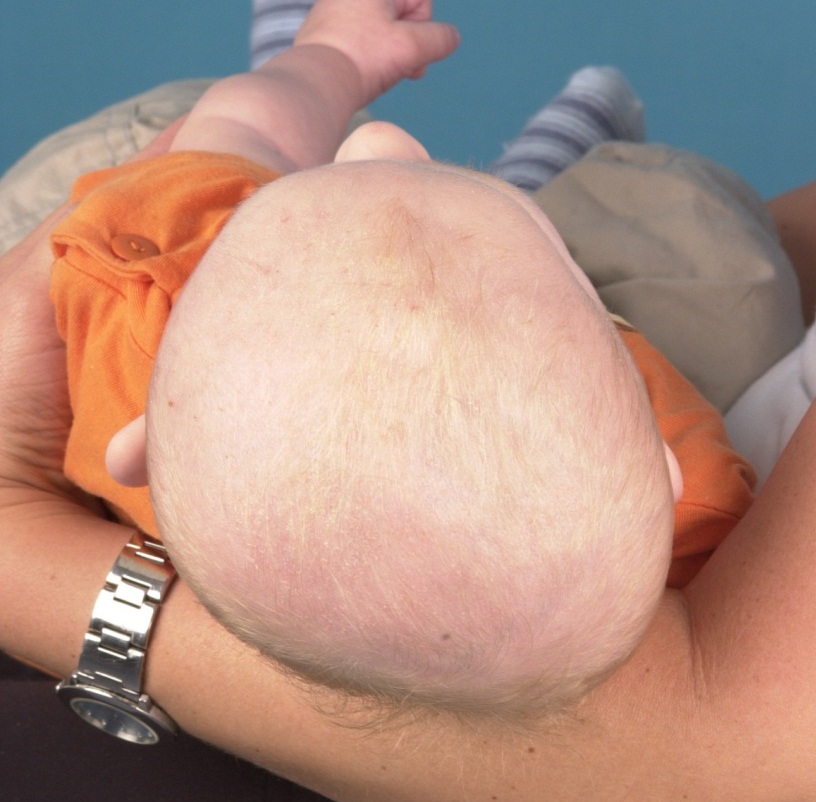
Nicht-synostostische Plagiocephalie (Schiefkopf)
Durch eine bevorzugte einseitige Lagerung des kindlichen Kopfes nach der Geburt kommt es durch das sehr schnelle Schädelwachstum in den ersten Lebensmonaten zu einer einseitgen Abflachung des Hinterkopfes. Beteiligt ist auch die gegenüberligende Stirn- und Gesichtspartie und die Schädelbasis, was an einer Verschiebung der Ohrenachse zu sehen ist.

Brachycephalie (Kurzkopf)
Wenn eine ausschließliche Lagerung auf dem Rücken stattfindet, ist in selteneren Fällen eine Abflachung des gesamten Hinterkopfes zu sehen. Dies führt zu einer Schädelverbreiterung, -erhöhung oder sogar einem Hervorwölben der Stirn (frontales bossing)
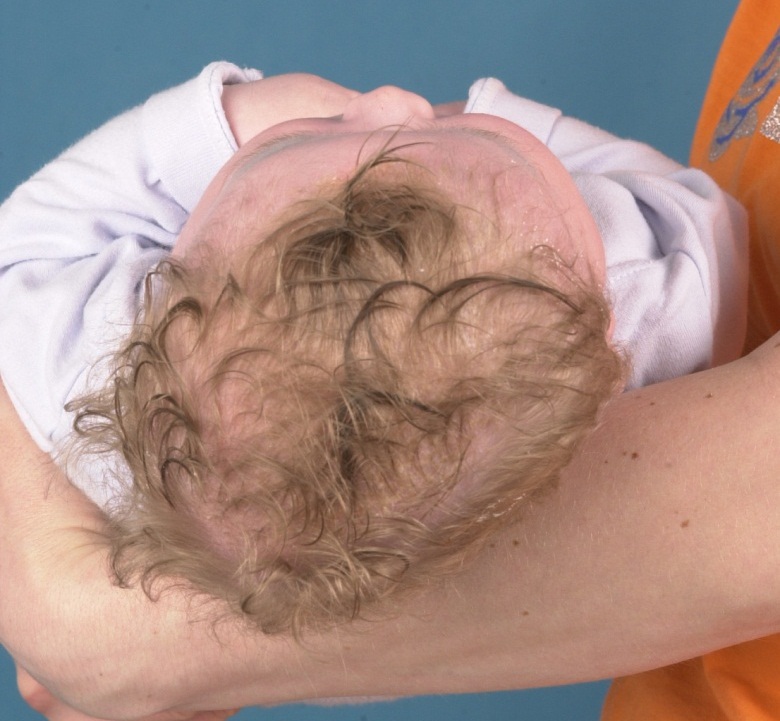
Plagio-Brachycephalie
Eine Kombination aus einseitiger Abflachung und Verkürzung des Hinterkopfes führt zu der auffälligsten nichtsynostotischen Schädeldeformität, der Kombination aus Plagiocephalie und Brachycephalie.
Therapieoptionen
Therapie der Wahl bei nicht-synostotischen Schädeldeformitäten ist eine individuell angepasste Kopforthese, die Helmtherapie. Diese nutzt das noch vorhandene kindliche Kopfwachstum im ersten Lebensjahr aus und „lenkt“ es in die richtige Richtung.
Wenn an unserer Klinik die Indikation für eine Helmtherapie gestellt wird, erfolgt mit modernsten computergestützten Verfahren eine dreidimensionale Erfassung des Kopfes (3D-Photoscan) und die Herstellung einer individuellen Kopforthese für ihr Kind.
Das Prinzip der Wachstumslenkung bedingt, dass der Helm 23h/Tag getragen werden muss. Schließlich soll das Wachstum zu jeder Minute des Tages ausgenutzt werden, um ein möglichst ideales Ergebnis zu erzielen. Die Kinder gewöhnen sich sehr schnell an den Helm und haben in der Regel höchstens eine Adaptationszeit von etwa 1-2 Tagen.
Eine Stunde am Tag bleibt Zeit für die Helmreinigung.
Die Tragedauer beträgt im Schnitt etwa vier Monate. Je früher der Beginn der Therapie und je geringer die Deformität, desto höher die Chancen auf eine kürzere Behandlungszeit.
Weitere therapeutische Ansätze wie zum Beispiel Krankengymnastik, Osteopathie etc. sind gut geeignet, um die Beweglichkeit der kindlichen Halswirbelsäule zu verbessern. Weiterhin kann hierdurch ein deutlicher motorischer Progress beobachtet werden.
Bei ausgeprägten Schädeldeformitäten führen diese Ansätze jedoch in der Regel nicht zu einer Verbesserung der Schädeldeformität.
Die Sprechstunde für nicht-synostotische Schädeldeformitäten („Helmsprechstunde“) findet immer Dienstags (neue Patienten) und Donnerstags (Kontrolltermine) in den Räumen der Poliklinik für Mund-, Kiefer- und Gesichtschirurgie statt.
Bezüglich einer Terminvereinbarung kontaktieren Sie bitte unsere Poliklinik unter 0641/98546275.
Helmtherapie / Kraniosynostosen







