25 Jahre Nierentransplantation in Gießen
Jubiläumskolloquium und aktuelle Daten des Transplantationszentrums
Am 15.11.2018 beging das Nierentransplantationsprogramm des Transplantationszentrums Gießen sein 25-jähriges Jubiläum. Die Veranstaltung fand auf Burg Gleiberg bei Gießen im großen Rittersaal statt. Gleichzeitig konnte die 900. Nierentransplantation im Gießener Zentrum sowie die 300. Lebendnierentransplantation und auch die 50. Blutgruppen-inkompatible Lebendnierentransplantation in diesem Jahr gefeiert werden. Das Kolloquium konnte sich einer guten Resonanz erfreuen. Insgesamt nahmen 76 Personen teil, überwiegend niedergelassene Nephrologen und Ärzte aus dem Transplantationsbereich, Mitglieder des Gießener und benachbarter Transplantationszentren, Vertreter von Patientenverbänden und die Jubiläumspatienten. Die Veranstalter konnten auch eine ganze Reihe von Kollegen und Kolleginnen begrüßen, die am Aufbau des Zentrums beteiligt waren, ebenso wie Herrn Prof. Dr. Reinhard Bretzel, ehemaliger Direktor der 3. Medizinischen Klinik und ehemaliger Leiter des Gießener Inseltransplantationsprogramms. Prof. Dr. Winfried Padberg, Direktor des Klinik für Allgemein-, Viszeral-, Thorax-, Transplantations- und Kinderchirurgie, gleichzeitig chirurgischer Leiter des Nierentransplantationsprogramms, und Prof. Dr. Rolf Weimer, Sprecher des Transplantationszentrums und nephrologischer Leiter des Nierentransplantationsprogramms, führten durch das Programm. In der Kaffeepause wurde durch eine Luftballonaktion im Burghof ein Zeichen für Organspende und somit für unsere Patienten auf den Wartelisten gesetzt. Bunte Ballons stiegen, mit einer Postkarte und einem Organspendeausweis versehen, in den abendlichen Himmel auf.

Luftballons mit anhängender Postkarte und
Organspendeausweis ließen die Teilnehmer
der Veranstaltung vom beleuchteten Burghof
aus in den Nachthimmel steigen.
Nach Begrüßung der Teilnehmer durch Prof. Dr. R. Weimer trug Frau Inge Köhler, Koordinatorin des Transplantationszentrums, die aktuellen Transplantationszahlen vor. So konnten bisher in 2018 23 Nierentransplantation (11 Lebendnierentransplantationen, davon 5 ABOi-inkompatibel, 4 HLA-inkompatibel und zwei mit non-HLA-Antikörpern, d.h. Jka- bzw. AT1R-Antikörpern; weiterhin 12 postmortale Nierentransplantationen, davon nur 4 über das reguläre Allokationsmodell ETKAS und 3 über das Europäische Seniorprogramm) durchgeführt werden. Weiterhin wurden 6 Kinderherztransplantation und 18 Lungentransplantationen durchgeführt. In beiden Bereichen gehört Gießen zu den führenden deutschen Zentren. Auf der Warteliste zur Nierentransplantation befinden sich aktuell 130 Patienten, weiterhin sind neben den drei für 2018 noch fest geplanten Lebendnierentransplantationen weitere 16 in Vorbereitung. Im Bereich der Kinderherztransplantation stehen 10 Kinder auf der Warteliste, im Bereich der Lungentransplantation 41 Patienten, davon 14 Patienten mit aktuellem LAS-Score.
Teilnehmer der Veranstaltung im großen Rittersaal
Anschließend präsentierten Prof. Dr. Winfried Padberg und Prof. Dr. Rolf Weimer einen Rückblick auf 25 Jahre Nierentransplantation in Gießen. Bereits vor Beginn des aktuellen Programms im Januar 1993 waren 12 postmortale Nieren vom Gießener Urologen Prof. Dr. C.F. Rothauge 1969 bis 1975 transplantiert worden. Das Programm wurde jedoch wieder eingestellt. Unter nephrologischer Leitung durch den Frankfurter Transplantationsexperten Dr. Wolfgang Ernst, zusammen mit Dr. Shirin Kamali-Ernst, und unter chirurgischer Leitung durch Prof. Dr. Winfried Padberg wurde dann Anfang der 90er Jahre ein neues sehr erfolgreiches Programm aufgebaut, das von Anfang an einen Schwerpunkt im Bereich der Lebendspende hatte. Der erste im Januar 1993 transplantierte Patient war anwesend und zeigt noch immer eine exzellente Transplantatfunktion (Kreatinin 1,2mg/dl). Nach Herrn Dr. Ernst folgte ab Dezember 1997 Prof. Dr. Rolf Weimer als nephrologischer Leiter der Nierentransplantation, der zuvor fast 4 Jahre bei Prof. Dr. Gerhard Opelz in Heidelberg in der Transplantationsimmunologie gearbeitet hatte. Seit 2007 wurden in Gießen erfolgreich Blutgruppen-inkompatible und ab 2010 auch HLA-inkompatible Lebendnierentransplantationen durchgeführt. Prof. Weimer beschrieb initiale Kooperationen mit Göteborg und insbesondere Freiburg bez. der Blutgruppen-inkompatiblen Transplantation und zeigte erfolgreiche Gießener Untersuchungen zur Behebung von national und international beschriebenen Blutungskomplikationen ebenso wie erste 2-Jahres-Ergebnisse einer prospektiven Transplantationsstudie zur Viruskontrolle und Immunregulation bei Blutgruppen-inkompatiblen Transplantationen auf. Auch das Problem der sogenannten „High Responder“, insbesondere bei sehr hohen Blutgruppen-Antikörper-Titern gegen die Spender-Blutgruppe, konnte in Gießen durch ggf. mehrfache Rituximab-Gabe gelöst und wissenschaftlich analysiert werden. Er beschrieb weiterhin klinische Erfahrungen bei therapieresistenten akuten humoralen Rejektionen mit erfolgreicher Behandlung durch Hemmung des terminalen Komplementweges mittels Eculizumab. Neueste Gießener Forschungsergebnisse zeigen eine zentrale Rolle von Interleukin 10 bei der Entstehung einer chronischen BK-Virus-Reaktivierung nach Nierentransplantation, so dass sich hier neue therapeutische Optionen ergeben könnten.
Sehr positiv zeigten sich die Ergebnisse der simultanen Insel-Nierentransplantation (SIK) in Zusammenarbeit mit der Arbeitsgruppe von Prof. Dr. Reinhard Bretzel (Prof. Dr. Bernd Hering, PD Dr. Mathias Brendel, Dr. Michael Eckhard). Insgesamt 53 SIK Transplantationen wurden durchgeführt, zuletzt unter dem sogenannten Edmonton-Protokoll mit steroidfreier Immunsuppression. Leider wurde das Programm nach 2005 eingestellt, unter anderem weil praktisch keine Bauchspeicheldrüsen mehr zur Verfügung standen aufgrund der neuen Eingruppierung der Inseltransplantation unter Gewebe- statt Organtransplantationen.
Insgesamt wurden seit 1993 917 Nierentransplantationen durchgeführt, davon 306 Lebendnierentransplantationen (33% der Transplantationen; davon 50 Blutgruppen-inkompatible Transplantationen (31% der Lebendnierentransplantationen seit 2007) und 53 SIK Transplantationen). Prof. Weimer stellte eine international publizierte Arbeit über physische und psychische Gesundheit der ersten 106 Lebendnierenspender bis 10,5 Jahre nach Spende vor, die u.a. eine bessere physische und psychische Gesundheit im Vergleich zur altersgemäßen deutschen Allgemeinbevölkerung zeigte. Mittlerweile entnimmt Prof. Padberg die ganz überwiegende Zahl der Spendernieren laparoskopisch. Gießen nimmt auch an der multizentrischen Lebendspenderstudie SOLKID teil und hat hier bisher 47 Spender/Empfänger-Paare eingeschlossen. Das Transplantatüberleben zeigt im Vergleich zu internationalen Ergebnissen der CTS-Studie zehn Jahre nach Lebendnierentransplantation um 10% bessere Ergebnisse. In Hessen hat Gießen, gleich auf mit Frankfurt, seit 1998 mit Abstand die meisten Lebendnierentransplantationen vor Marburg und Fulda durchgeführt.
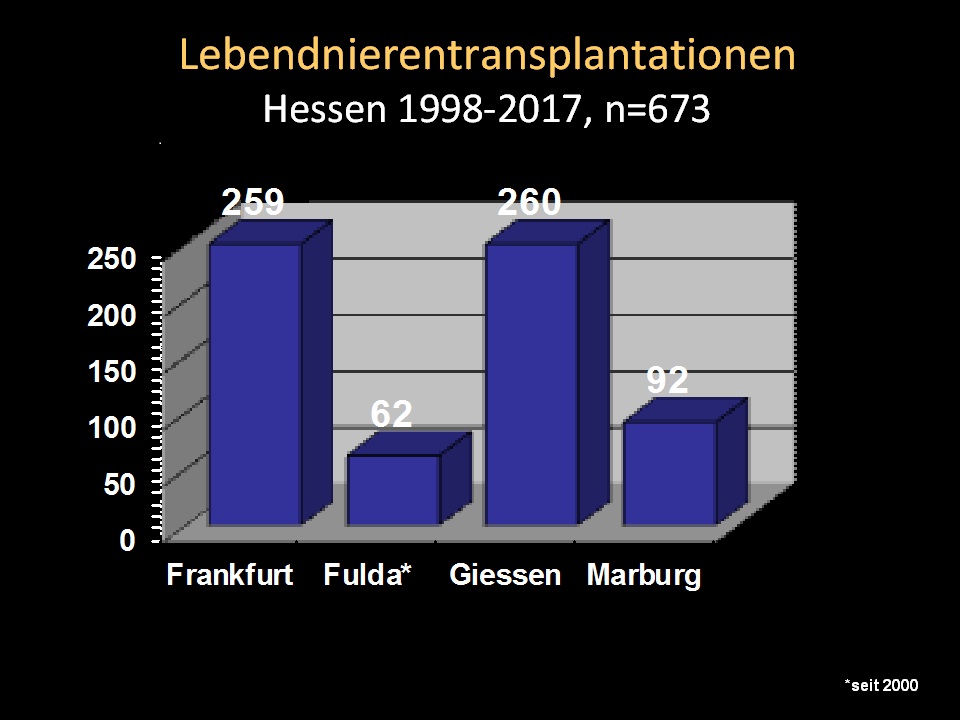
Lebendnierentransplantationen in Hessen 1998 bis 2017
Im Anschluss stellte Oberarzt Dr. Hristos Karakizlis (Nephrologie/Nierentransplantation Gießen) den ersten 1993 in Gießen nierentransplantierten Patienten sowie die Jubiläumspatienten vor (900. Nierentransplantation und 300. Lebendnierentransplantation, 50. Blutgruppen-inkompatible Lebendnierentransplantation), die zusammen mit den Lebendspendern anwesend waren. Sämtliche Transplantationen waren erfolgreich. Die 900. Nierentransplantation zeigt aktuell eine sehr gute Funktion (Serumkreatinin 1,7mg/dl, gemessene Kreatininclearance 105ml/min). Die Spenderniere stammte von einem 45-jährigen Patienten mit schwerem akuten Nierenversagen nach Reanimation, zeigte jedoch in der vor Transplantation entnommenen Nierenbiopsie rückbildungsfähige Veränderungen.
Gruppenbild mit Patienten (v.li.): Prof. Dr. Rolf Weimer, Carmen Gomez-
Trigo Cobos (Lebendspenderin für Herrn Kirstein; Partnerin), Horst Kirstein
(50. Blutgruppen-inkompatible Lebendnierentransplantation), Sven Stoll
(Lebendspender für Frau Otto; Bruder), Danjana Otto (300. Lebendnieren-
transplantation), Agyenim Boateng (Erste Nierentransplantation, Gießen
1993), PD Dr. Daniela Göppner, Nikola Kozina (900. Nierentransplantation).
Prof. Dr. Klaus L. Schmidt, emeritierter Direktor der Abteilung Rheumatologie der Kerckhoff-Klinik in Bad Nauheim, der als „unabhängiger Arzt“ bei der Aufklärung von Lebendnierenspendern und –empfängern dem Aufklärungsgespräch bei jetzt schon 89 Paaren beigewohnt hat, betonte in einem Diskussionsbeitrag die sorgfältige und patientennahe Betreuung im Gießener Zentrum und sprach von einem „Transplantationsprogramm mit Herz“.
Die geschäftsführende Ärztin der Organspenderegion Mitte (Hessen, Rheinland-Pfalz, Saarland) der Deutschen Stiftung Organtransplantation (DSO), Frau PD Dr. Ana Barreiros, stellte die aktuelle Situation der Organspende in Deutschland und der Spenderegion Mitte detailliert dar und diskutierte mögliche Ursachen des Organspendemangels (u.a. Therapieabbruch, Patientenverfügung, keine Diagnostik des irreversiblen Hirnfunktionsausfalls (IHA), keine Einwilligung). Erfreulicherweise ist ein Anstieg der Organspenden in Deutschland nach dem absoluten Tiefpunkt in 2017 zu verzeichnen (787 postmortale Organspender 1-10/2018 im Vergleich zu 681 1-10/2017), der jedoch noch keinen Durchbruch bedeutet. Leider sind die Organspenden in der Region Mitte und in Bayern, die 2017 als einzige Regionen einen Anstieg zu verzeichnen hatten, in 2018 rückläufig (Mitte: -12,9% bis Oktober). Frau PD Dr. Barreiros stellte den Gesetzentwurf des Bundesgesundheitsministeriums vor, der eine höhere und damit endlich adäquate Vergütung der Organentnahme in den Spenderkrankenhäusern vorsieht, eine verbindliche Freistellungsregelung für Transplantationsbeauftragte und Stärkung ihrer Position, ein flächendeckendes Berichtssystem zur Qualitätssicherung bei der Spendererkennung/-meldung und einen bundesweiten neurologischen Bereitschaftsdienst für die Diagnostik des IHA. Die Maßnahmen und auch die aktuell vorgeschlagene Widerspruchslösung wurden eingehend diskutiert.
Die hauptamtliche Transplantationsbeauftragte des Universitätsklinikums Gießen, die Internistin und frühere DSO-Mitarbeiterin Frau Sabine Moos, stellte die Organspendesituation vor Ort dar, insbesondere die detaillierte Todesfallanalyse im Universitätsklinikum mit der resultierenden Zahl von aktuell 8 realisierten Organspenden in 2018. In diesem Zusammenhang kritisierte sie die nicht adäquate Datenanalyse einer kürzlich im Deutschen Ärzteblatt publizierten Studie zum Rückgang der Organspenden in Deutschland. Sie stellte darüber hinaus Aktivitäten des Universitätsklinikums vor wie Seminare zur Begleitung der Angehörigen in der Akutsituation Organspende, Fortbildungsveranstaltungen zur Feststellung des IHA nach den neuen Richtlinien, Fortbildungen zur Spendererkennung, Fortbildung Organspende für Pflegekräfte in der Fachweiterbildung Anästhesie und Intensivmedizin, Fortbildung Organspende für Ärzte in der Intensivmedizin und für Studenten etc. Sie forderte eine „Kultur pro Organspende“ in Deutschland angesichts der vielen Patienten auf der Warteliste, deren Leben durch eine Organtransplantation gerettet werden kann.
Nach der Kaffeepause mit Luftballonaktion folgten Vorträge zu aktuellen Transplantationsthemen.
Luftballonaktion pro Organspende
Herr Prof. Dr. Caner Süsal (Transplantationsimmunologie Heidelberg) stellte als Leiter der CTS-Studie (Nachfolge von Prof. Dr. Gerhard Opelz) deren Struktur und Kooperationen u.a. mit verschiedenen Registern vor. Er ging auf relativ geringe Verbesserungen im Langzeit-Überleben von Nierentransplantaten ein, zeigte vergleichbare 3-Jahres-Ergebnisse zwischen Blutgruppen-kompatiblen und –inkompatiblen Lebendnierentransplantationen, den auch weiterhin in gleichem Umfang nachweisbaren HLA-Effekt auf das Transplantatüberleben wie in den 1980er Jahren und die signifkante Assoziation zwischen HLA-Matching und kardiovaskulären sowie infektionsbedingten Todesfällen mit funktionierendem Transplantat. Weiterhin demonstrierte er die aufgrund der riesigen Fallzahlen möglichen Analysen seltener Ereignisse wie die erhöhte Inzidenz von Posttransplantationslymphomen bei EBV-negativen Empfängern. Er zeigte einen starken Einfluss des Blutdrucks auf das Transplantatüberleben nach Nierentransplantation auf, weiterhin die erhebliche Gefährdung des Nierentransplantats durch zu niedrig dosierte immunsuppressive Therapie. Intraindividuell stark schwankende Tacrolimusspiegel waren signifikant mit der Bildung von donorspezifischen HLA-Antikörpern und Transplantatverlust assoziiert. Prof. Süsal konnte weiter nachweisen, dass donorspezifische Antikörper erst bei T-Zell-Aktivierung (erhöhtes sCD30) einen negativen Einfluss auf das Transplantatüberleben zeigen. Eine ganz aktuelle CTS-Analyse zeigt bei Patienten mit malignen Tumoren in der Vorgeschichte auch nach Transplantation ein deutlich erhöhtes Risiko speziell hinsichtlich der vor Transplantation aufgetretenen Tumorarten (z.B. Tumore der Nieren und ableitenden Harnwege, Genitaltumore, Hauttumore).
Prof. Dr. Rolf Weimer (li.) und
Prof. Dr. Caner Süsal
Im Anschluss sprach Frau PD Dr. Daniela Göppner (Dermatoonkologie Gießen) über das wichtige Thema Prävention und Behandlung von Hautkrebs nach solider Organtransplantation. Sie stellte das gegenüber Immunkompetenten deutlich erhöhte Risiko von Organtransplantierten hinsichtlich maligner Hauttumore dar sowie das erhöhte Mortalitätsrisiko bei Auftreten solcher Tumore. Risikofaktoren für Hautmalignome wie Sonnenexposition, Virusinfektionen oder Art des verwendeten Immunsuppressivums (mTOR-Inhibitoren mit protektivem Effekt) wurden beschrieben, ebenso wie präventive Möglichkeiten, die Verwendung eines Hautschutz-Passes, Behandlungsoptionen bei Auftreten von Tumorvorstufen, sogenannten Präkanzerosen, und Behandlungsoptionen bei manifesten malignen Hauttumoren bis hin zum Einsatz von PD1- oder PDL1-Antikörpern (Checkpoint-Inhibitoren), die jedoch mit einem erhöhten Abstoßungsrisiko für das Transplantat einhergehen.
Herr Prof. Dr. Przemyslaw Pisarski (Transplantationschirurgie Freiburg), der wie kein anderer in Deutschland für die Blutgruppen-inkompatible Lebendnierentransplantation steht (deutschlandweit erste erfolgreiche Transplantation in Freiburg 2004), berichtete über die Freiburger Erfahrungen mit dieser Methode. Er ging dabei auf historische Entwicklungen ein, Methoden in anderen Ländern wie Japan oder den USA, sowie die von Professor Gunnar Tydén in Stockholm entwickelte und im wesentlichen von Prof. Pisarski übernomme Methode mit Blutgruppen-spezifischer Immunadsorption (IA) und Rituximab-Vorbehandlung. Weiterhin zeigte er in Freiburg vorgenommene Modifikationen der Methode wie nur noch bedarfsgesteuerte Durchführung einer IA nach Transplantation oder die Verwendung „unspezifischer“ IA (Entfernung von Immunglobulinen). Prof. Pisarski demonstrierte Ergebnisse einer prospektiven Freiburger Analyse von in 2004 bis 2014 durchgeführten Blutgruppen-inkompatiblen (n=100) und –kompatiblen (n=248) Lebendnierentransplantationen. Es fand sich ein signifikant besseres Patientenüberleben in der inkompatiblen Gruppe (99% versus 80%; bei allerdings erhöhter KHK Inzidenz in der kompatiblen Gruppe) bei vergleichbarer Inzidenz von Abstoßungen und vergleichbarem Transplantatüberleben (ohne Todesfälle). Interessanterweise war die Inzidenz von stationär behandlungsbedürftigen Infektionen, von Sepsisfällen oder CMV-Infektionen nicht unterschiedlich. Lymphozelen und initial Blutungskomplikationen traten häufiger bei inkompatiblen Transplantationen auf. Abschließend demonstrierte Prof. Pisarski das Freiburger Vorgehen bei sehr hochtitrigen Blutgruppenantikörpern gegen den Nierenspender und diskutierte weitere Perspektiven wie das Weglassen von Rituximab bei niedrigtitrigen Transplantationen.
Die Referenten von (v.li.): PD Dr. Ana Paula Barreiros, Prof. Dr. Rolf Weimer, PD Dr. Daniela
Göppner, Prof. Dr. Przemyslaw Pisarski, Prof. Dr. Winfried Padberg, Dr. Hristos Karakizlis,
Inge Köhler, Prof. Dr. Wolf. O. Bechstein, Dr. Sabine Moos
Last but not least präsentierte Prof. Dr. Wolf O. Bechstein (Allgemein- und Viszeralchirurgie Frankfurt/Main) als Mitglied einer internationalen Expertengruppe im Bereich Leber- und Nierentransplantation (COMMIT) praktische Empfehlungen zur Verlängerung des Transplantatüberlebens. Für die praktische Umsetzung wurde eine klinische Checkliste, auch in deutscher Sprache, entwickelt. Prof. Bechstein stellte praktische Empfehlungen für die Nierentransplantation hinsichtlich Non-Adhärenz immunsuppressiver Regime (Weglassen von Tabletten) vor, die ebenso wie eine zu niedrig dosierte immunsuppressive Therapie einen wesentlichen Risikofaktor für die Entwicklung donorspezifischer Antikörper und den resultierenden Transplantatverlust darstellen. Zu diesen praktischen Empfehlungen gehören die Gabe einer Einmaldosis des Immunsuppressivums (Retardform), vereinfachte Therapieregime, Spiegelmonitoring, Vermeiden zu niedriger Calcineurin-Inhibitor-Spiegel, in der Regel Vermeidung von Minimisierungsstrategien in der Immunsuppression, Screening mittels Single-Antigen-Assays auf donorspezifische Antikörper, Erkennen von Nonadhärenzproblemen (z.B. hohe intraindividuelle Spiegelvariabilität), und weitere Verbesserungsoptionen bei Non-Adhärenz wie Erinnerungs-Apps und Schulungen. Desweiteren ging Prof. Bechstein auf Optionen zur Senkung des kardiovaskulären Risikos ein durch z.B. Statintherapie, Blutzucker/HbA1C-Screening, Blutdrucksenkung, Lifestyle Modifikationen oder auch eine Modifizierung der immunsuppressiven Therapie (z.B. LDL-Cholesterin-Senkung durch Tacrolimus versus Ciclosporin A; verbesserte Blutdruckwerte unter Belatacept).